Neurochirurgie
Un pôle d’excellence, pour une prise en charge optimale du patient.
Le service de neurochirurgie du CHU de Brest a connu une réorganisation profonde de son activité au cours des dernières années. Son équipe, composée de sept neurochirurgiens, est à même depuis de nombreuses années de répondre aux urgences, quel que soit leur type, faisant de Brest un centre de référence pour tout l’ouest breton.
Informations pratiques
Hôpital de la Cavale Blanche - Pôle 2, niveau 0
Plan & accès
Se rendre à l'hôpital
Comment venir
Contacts
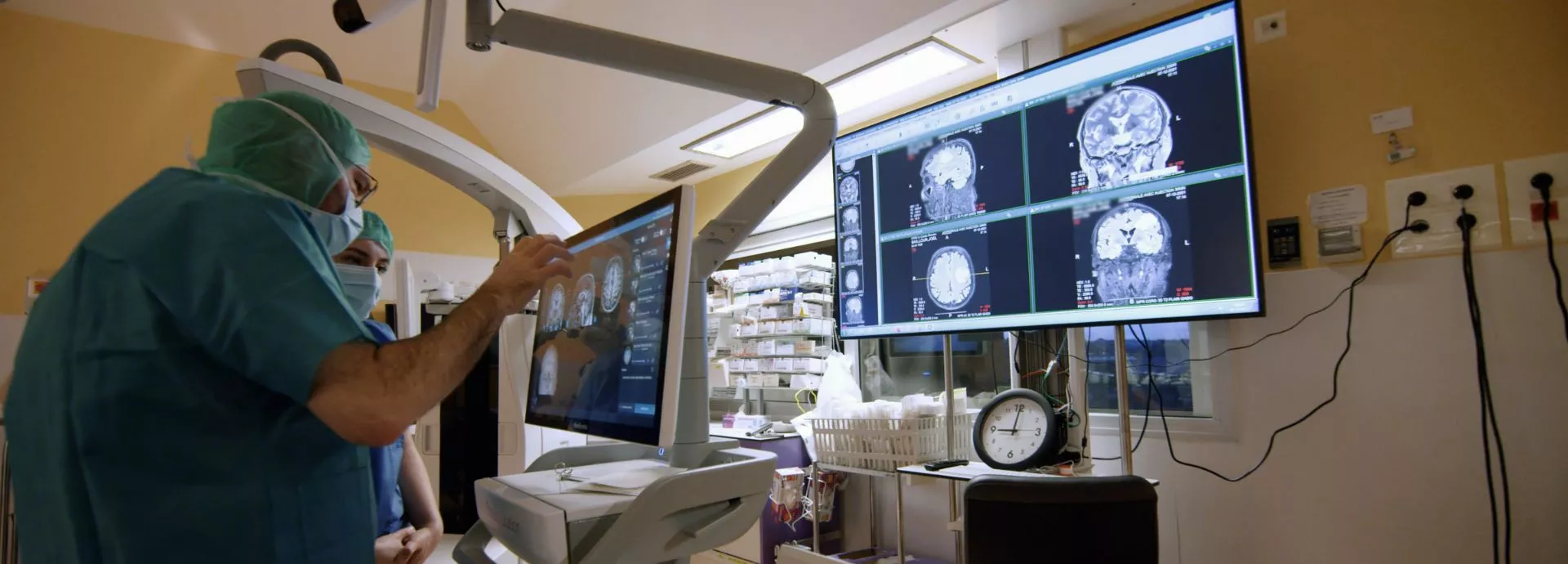
L’activité du service de neurochirurgie
Un pôle d’excellence, pour une prise en charge optimale du patient
Le service de neurochirurgie du CHRU de Brest a connu une réorganisation profonde de son activité au cours des dernières années. Son équipe, composée de sept neurochirurgiens, est à même depuis de nombreuses années de répondre aux urgences, quel que soit leur type, faisant de Brest un centre de référence pour tout l’ouest breton.
Afin d’être toujours plus performant, l’activité du service a été réorganisée en sur-spécialisations pour toutes les interventions programmées. Quatre filières d’excellence se côtoient désormais :
- la chirurgie de la colonne vertébrale
- la chirurgie des tumeurs intra-crânienne
- la chirurgie des malformations vasculaires encéphaliques
- la chirurgie de prise en charge des douleurs chroniques
Chacune de ces quatre filières dispose d’un neurochirurgien référent, ayant acquis une expérience dans son domaine dans les meilleurs centres nationaux ou internationaux, et vers lesquels les patients vont être prioritairement orientés en fonction de leur pathologie.
Parallèlement, et pour accompagner cette mutation, le CHRU a fait l’acquisition de matériel chirurgical innovant et mis en place des équipes soignantes spécialisées, composées d’infirmiers, psychologues…
Avec, pour résultat, une prise en charge à la pointe pour le patient, et un nombre de séquelles en constante diminution.
Le service de neurochirurgie est centre de compétence des maladies rares.
Le service de neurochirurgie est labellisé depuis 2012 centre de compétence Chiari et les malformations vertébrales et médullaires C-MAVEM. Le centre fait partie de la filière Neurosphynx. La mission du CCMR est de faciliter et d’améliorer la prise en charge des patients ayant une malformation de Chiari, une syringomyélie ou une malformation vertébrale ou médullaire. Le centre renseigne la banque nationale des données maladies rares (BNDMR). Le recueil des données s'effectue au cours de la prise en charge, il repose sur la non opposition du patient. La plateforme d'expertise des maladies rares de Bretagne (Rares Breizh) est à votre disposition pour plus de renseignements sur les maladies rares prises en charge au sein du CHU de Brest ou sur l'accompagnement médico-sociale.
Le service de neurochirurgie est Centre expert des cancers rares du système nerveux central dans le cadre du réseau RENOCLIP-LOC : réseau labellisé par l'INCa (Institut national du cancer) des centres des cancers rares du système nerveux central.
Le service participe aux centres de compétence des maladies rares de l’hypophyse (HYPO, filière FIRENDO) et des neurofibromatoses de type I et syndromes apparentés (Filière FIMARAD).
L’ensemble de notre équipe travail en lien avec les associations de patients : traumatismes crâniens, tumeurs cérébrales, cancers, méningiomes, malformations de Chiari, malformations artérioveineuses…..
Organisation du service
Le service qui comporte 42 lits et 8 lits de soins intensifs est situé sur le site de la Cavale Blanche.
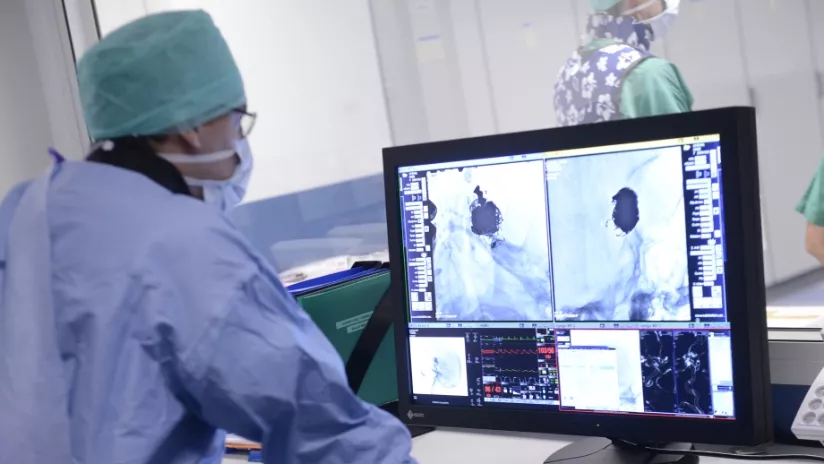
La chirurgie de la colonne vertébrale
Le Centre de Chirurgie du Rachis regroupe au sein du service de Neurochirurgie l’ensemble des compétences chirurgicales et diagnostiques des pathologies de la colonne vertébrale.
Le service en prend en charge :
- Les pathologies liées aux traumatismes de la colonne vertébrale
- Les maladies dites dégénératives de la colonne vertébrale :
- ◦ le canal lombaire étroit,
- ◦ les hernies discales qu’elles soient lombaires, cervicales ou thoraciques,
- ◦ le canal cervical étroit (myélopathies cervicarthrosiques)
- Les maladies déformatives de la colonne vertébrale de l’adulte (scoliose évolutive de l’adulte jeune ou apparaissant au cours de l’âge adulte) ;
- Les maladies tumorales de la moelle épinière et du squelette en coopération avec les spécialistes oncologues référents, locaux et nationaux ;
- Les pathologies infectieuses du rachis en collaboration avec le service d’infectiologie.
L’ensemble des techniques chirurgicales modernes est proposé avec un développement spécifique des techniques dites mini invasives visant à limiter au maximum les conséquences du geste chirurgical. Ces techniques opératoires centrée sur le patient facilitent la reprise de son autonomie.
Depuis 2019, le CHU de Brest dispose de la technologie OARM au bloc opératoire permettant la mise en place des implants utilisés lors d’interventions sous contrôle 3D. L’utilisation des techniques de navigation facilite le geste du chirurgien et offre une sécurité supplémentaire au patient lors d’intervention complexes (scolioses, arthrodèse et ostéosynthèse de la colonne vertébrale).
L’ensemble des équipes du CHU de Brest en charge des maladies de la colonne vertébrale (rhumatologues, rééducateurs, neurochirurgiens, radiologues ostéo articulaires) collaborent à la prise en charge des patients au sein de réunion mensuelles pluridisciplinaires.
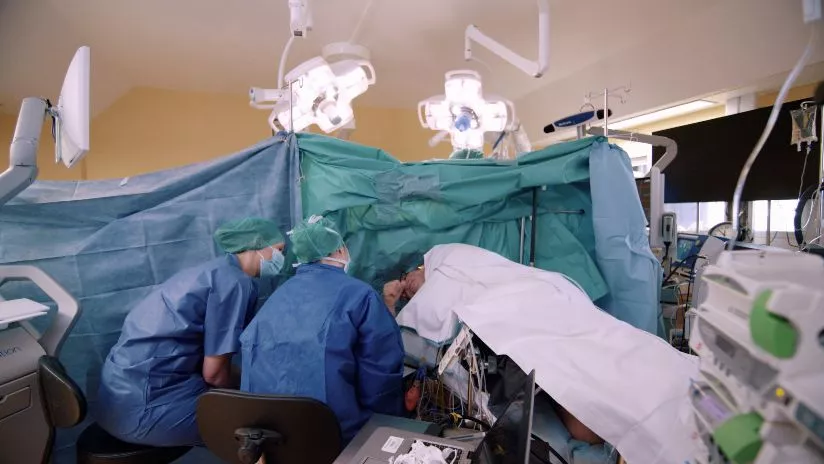
La chirurgie des tumeurs crâniennes : des techniques de pointe, un travail en réseau
La neuro-oncologie est une discipline extrêmement exigeante. Afin d’apporter la meilleure prise en charge aux patients, L’équipe de neurochirurgie a axé son travail sur le développement de techniques de pointe (fluorescence, endoscopie de la base du crâne, chirurgie éveillée…), et le travail en réseau.
Nous proposons différentes sortes de traitements aux patients en fonction du type de tumeurs cérébrales dont ils souffrent : bénignes ou malignes, Nous travaillons en étroite collaboration avec les services du CHU et des hôpitaux généraux de l’ouest Breton, cancérologie, radiothérapie, endocrinologie, ORL, imagerie médicale… pour toutes les tumeurs bénignes ou malignes
Les réunions de concertation pluridisciplinaire
L’enjeu des interventions de neurochirurgie pour les patients atteints de tumeurs cérébrales est en général très important et la discussion des dossiers en amont de la prise en charge chirurgicale est indispensable au projet de soin proposé au patient. Nous participons à de très nombreuses réunions de concertation pluridisciplinaire (RCP). Chacune d’entre elles est très spécifique. Nous travaillons sur chaque cas en réseau avec une équipe complète, ce réseau pouvant parfois être national via les réunions proposées par l’ANOCEF.
Nos RCP sont organisée pour l’ouest de la Bretagne en partenariat avec les réseaux de cancérologie du Ponant, neuro-oncologie, métastases cérébrales, pathologies hypophysaires, schwannomes vestibulaires et tumeurs de la base du crâne.
L’apport de la chirurgie éveillée
Les opérations effectuées en neuro-oncologie sont d’une durée très variable, pouvant être parfois longues. Depuis 2013, nous proposons à certains patients d’être opérés en « condition éveillée ». Ces interventions nécessitent la présence d’une neurologue, d’une orthophoniste et d’une neuropsychologue. Les patients sont endormis pour l’ouverture crânienne, puis réveillés pour établir une cartographie cérébrale afin de savoir quelles zones sont fonctionnelles. Les patients effectuent les tests pendant l’intervention. La tumeur est ensuite retirée en vérifiant via ces tests que tout se passe toujours bien. « La chirurgie éveillée demande une organisation rigoureuse et un bilan très complet auprès du patient. Mais l’apport est de taille car ce sont souvent des personnes jeunes qui sont opérées. Quant au déficit post-opératoire, il passe de 20 à 2 % grâce à cette technique. C’est une valeur ajoutée majeure. Nous avons rédigé un ouvrage de récits de patients qui permet une meilleure information avant de faire cette chirurgie.
La chirurgie endoscopique des adénomes hypophysaires
C’est désormais la technique chirurgicale de référence pour le traitement des adénomes hypophysaires qui nécessitent une exérèse chirurgicale. Les adénomes hypophysaires sont de deux types : ceux qui sécrètent des hormones, et ceux qui n’en sécrètent pas. Ceux qui n’en sécrètent pas sont opérés lorsque leur présence entraîne des troubles visuels (amputation du champ visuel dans la majorité des cas). Pour ces tumeurs, nous avons mis en place un réseau avec des endocrinologues. Nous estimons ensemble si la chirurgie est nécessaire. Les interventions sont réalisées avec le Docteur Mornet (ORL) afin d’avoir la meilleure qualité possible pour les suites opératoires, ces interventions étant réalisées par voie endoscopique endonasale. Ces opérations génèrent le plus souvent très peu de complications. Elles ont été instaurées au sein du CHRU depuis une dizaine d’années. Combinées aux réseaux de concertation qui ont été créés, elles offrent la meilleure prise en charge de chacun des patients que nous suivons.
Les tumeurs de la base du crâne
La base du crâne est une région anatomique complexe et sa chirurgie traite les lésions situées profondément entre la base du crâne et le cerveau ou dans la base du crâne. On trouve dans cette région les vaisseaux qui irriguent le cerveau et les nerfs crâniens qui contrôlent l’ensemble des fonctions de la tête (organes des sens, muscles du visage et des yeux, déglutition…)
A point de départ méningé ou osseux, les tumeurs de la base du crâne requièrent une expertise pour leur traitement local partagée entre les radiothérapeutes et les neurochirurgiens. Leur exérèse est délicate, le plus souvent incomplète et la radiothérapie post-opératoire est nécessaire. Ces tumeurs sont dans la majorité des cas des méningiomes, tumeurs dont l’analyse anatomopathologique est le plus souvent bénigne ou encore les adénomes hypophysaires, craniopharyngiomes, schwannomes (vestibulaires le plus souvent) mais également des tumeurs plus graves et plus rares telles que les chordomes, les chondrosarcomes et les ostéosarcomes. Les tumeurs orbitaires entrent dans le cadre du traitement des tumeurs de la base du crâne.
Certains cancers atteignant la base du crâne nécessitent des interventions en double voie d’abord, neurochirurgicale et ORL.
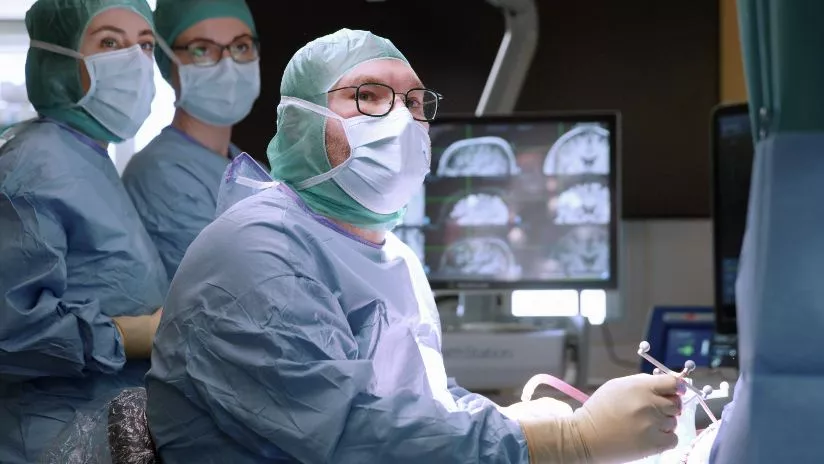
L’Hydrocéphalie
Les patients qui présentent une hydrocéphalie (accumulation du liquide cérébro-spinal LCS dans le cerveau) et qui présentent des symptômes en lien (troubles de la marche, troubles cognitifs et troubles urinaires) peuvent nécessiter d’une chirurgie de dérivation du LCS. Un bilan exhaustif mené en collaboration avec les neurologues permet d’éliminer les autres diagnostics pouvant être responsables de symptômes proches ou similaires. Ce bilan comprend notamment une IRM cérébrale de flux (analyse de la circulation du liquide), des tests de la marche, des test cognitifs et urinaires, et le plus souvent la réalisation d’une ponction lombaire (soustractive de LCS).
En cas d’indication retenue à une chirurgie de dérivation, celle-ci peut consister en la réalisation d’une ventriculocisternostomie par voie endoscopique (mise en communication des ventricules cérébraux et des espaces autour du cerveau via la réalisation d’une microperforation par un micro ballon en videochirurgie). Elle peut aussi nécessiter une dérivation à l’aide d’une valve (ventriculoperitoneale dans l’abdomen, ou ventriculoatriale dans les vaisseaux du cou) qui sera le plus souvent réglable.
Quel que soit la technique un suivi neurochirurgical est mis en place pour juger de l’évolution. En cas de valve le suivi peut être relativement espacé mais à vie.
Une réunion de concertation pluridisciplinaire (rassemblant neurochirurgiens, neurologues et neuroradiologues) est dédiée chaque mois au CHU de Brest à l’analyse et la discussion des dossiers des patients.
Le CHU de Brest participe à un projet de recherche européen REVERT, pour améliorer les soins et la qualité de vie des patients atteints d’hydrocéphalie.
La neurochirurgie de la douleur et de la spasticité
La prise en charge neurochirurgicale de la douleur peut s’envisager en cas d’absence de traitement étiologique et en cas d’échec ou de mauvaise tolérance du traitement médical.
Le plus souvent secondaire à une atteinte du système nerveux responsable de douleurs de type neuropathiques avec des symptômes tels que les brûlures, picotements, engourdissements, fourmillements, sensations de chaud et/ou de froid ou de décharge électrique.
Il existe différentes thérapeutiques proposées selon la douleur, son étiologie et la réponse aux différents tests proposés.
Les principales indications sont les douleurs chroniques post opératoires du rachis, les douleurs post opératoires des membres, la névralgie trigéminale ou le syndrome douloureux régional complexe.
Une consultation est organisée avec un neurochirurgien et un médecin de la douleur avec étude de vos antécédents et de vos examens antérieurs.
Les traitements proposés comprennent les infiltrations radioguidées, les thermocoagulations /radiofréquence, des techniques de neurostimulation et de chirurgie fonctionnelle d’interruption des voies de la douleur (stimulations médullaire et corticale, pompe intrathécale), en concertation avec l’équipe pluridisciplinaire de la douleur (médecin algologue, médecin ostéopathe, infirmière, psychologue, psychiatre)


